Fette und Proteine mit sichtbarem Effekt
Wenn eine Mahlzeit reich an Fetten und/oder Proteinen ist, kann die Aufnahme der Kohlenhydrate verzögert werden und somit zu einem länger anhaltenden Glukoseanstieg führen. Aber auch einige Proteinbausteine selbst können in Glukose umgewandelt werden und so einen zeitverzögerten Effekt auf den Glukoseanstieg haben.
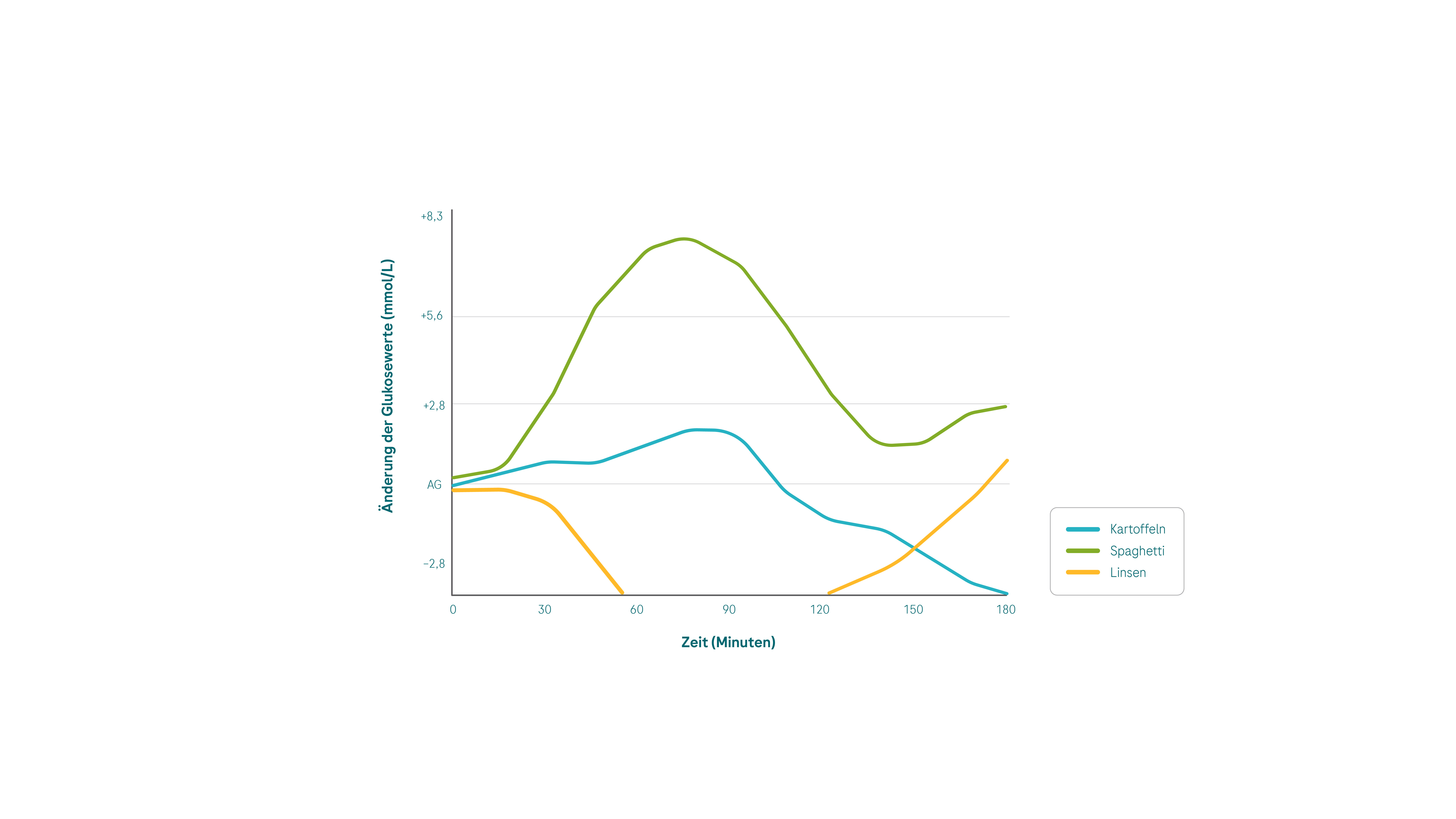
Kohlenhydrate mit oder ohne Fett/Protein: Was sind die Unterschiede und was bedeutet das für Ihre Insulintherapie?
Wenn Sie Typ-1-Diabetes haben, zeigen die CGM-Kurven, dass für fett- und/oder proteinreiche Mahlzeiten, die gleichzeitig viele Kohlenhydrate enthalten (z.B. Pizza) mehr Insulin erforderlich ist als für fett- und proteinarme Mahlzeiten mit demselben Kohlenhydratgehalt.9 Selbst Mahlzeiten, die fast keine oder gar keine Kohlenhydrate enthalten, führen zu einem verzögerten postprandialen Anstieg.8+9
Vielleicht lassen Ihre CGM-Kurven darauf schliessen, dass die Liste der Inhaltsstoffe und die Protein- und Fettmenge hierbei eine Rolle spielen.
So wurde beispielsweise bei Menschen mit Typ-1-Diabetes gezeigt, dass eine reine Proteinmahlzeit bestehend aus einem mageren Steak (≥ 230g) mit Salat eventuell eine andere Strategie für die Insulindosierung erfordert als eine Mahlzeit, die sowohl Proteine, als auch Kohlenhydrate enthält.9 (Mahlzeiten mit hohem Fett- und Proteinanteil werden normalerweise nicht mit Insulin berechnet – besprechen Sie dies mit Ihrem medizinischen Fachpersonal).
💡 Für die Insulintherapie kann es sinnvoll sein, neben dem Insulin und der Injektionszeit die sogenannten Fett-Protein-Einheiten (FPE) zu berechnen.
Die Abbildung zeigt die Glukosetrends einer Person mit Typ-1-Diabetes, die eine Pizza Margherita (320g) mit und ohne Berechnung der FPE zu sich nimmt.1

Mit Typ-2 Diabetes sehen die Empfehlungen etwas anders aus. Die Forschung zeigt zwar, dass eine moderate Menge an Proteinen, die Menge an benötigtem Insulin erhöht, dies jedoch in der Regel durch die Restproduktion an körpereigenem Insulin (sofern noch vorhanden) bei Typ-2 Diabetes noch ausreichend abgedeckt werden kann.
Fette scheinen den gleichen Einfluss wie bei Typ-1 Diabetes zu haben, sodass eine fettreiche Mahlzeit den Glukosewert langsamer erhöht, als eine kohlenhydratreiche Mahlzeit.10,11
Am besten besprechen Sie mit dem medizinischen Fachpersonal, ob Sie im Rahmen Ihrer Insulintherapie Fette zusätzlich berechnen sollten.
Und bedenken Sie: Auch wenn Proteine einen verzögerten Effekt auf Ihre CGM-Kurven haben, haben Proteine viele positive Effekte. Eine proteinreiche Ernährung und eher kohlenhydratreduzierte Ernährung (sofern Ihre Nierenfunktion nicht eingeschränkt ist) senkt den Insulinbedarf. Proteine tragen zur längeren Sättigung bei und können, sofern das für Sie ein Ziel ist, die Gewichtsreduktion begünstigen.1
Eine proteinreiche Ernährung beinhaltet beispielsweise Sojaprodukte, Hülsenfrüchte, Käse, Quark, Joghurt, Fisch und mageres Fleisch.
Weitere Informationen finden Sie in den Artikeln Ernährung bei Diabetes und allgemeine Ernährungstipps; Ernährung bei Diabetes: Baustein Eiweiss